Blog Archives
Was bei einer SARS-CoV-2-Infektion in der Lunge geschieht
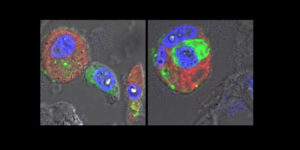
Mikroskopische Aufnahmen von Lungengewebe eines an COVID-19 Verstorbenen: Die Alveolarmakrophagen (rot, Zellkerne in blau) haben SARS-CoV-2-Virusmaterial (grün) aufgenommen. Zwischen diesen Fresszellen befindet sich eine Epithelzelle der menschlichen Lungenbläschen, die durch die Infektion aus dem Gewebeverband gelöst wurde (linkes Bild). Das rechte Bild illustriert, wie diese gestorbenen Zellen von Alveolarmakrophagen, neben dem Virusmaterial, aufgenommen und entsorgt werden.© Charité | Andreas Hocke
Wissenschaftler*innen weltweit erforschen den Mechanismus hinter einer COVID-19-Infektion und der damit manchmal einhergehenden Lungenentzündung und Lungenschädigung. Forscher*innen der Charité, des Berlin Institute of Health in der Charité (BIH), des Max-Delbrück-Centrums für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC), des Robert Koch-Instituts und der Freien Universität Berlin haben jetzt analysiert, wie sich die SARS-CoV-2-Viren in menschlichen Lungen vermehren und die Immunantwort aktivieren. Dazu haben sie die Zellen der menschlichen Lungenbläschen, auch Alveolen genannt, sowie die Alveolarmakrophagen in den Blick genommen. Diese Fresszellen unseres angeborenen Immunsystems vernichten fremde Partikel, darunter auch Infektionserreger wie Viren und Bakterien, und sorgen so für die Reinigung der Lunge.
Kein direkter Gewebeschaden durch SARS-CoV-2
Unter der Leitung von Prof. Dr. Andreas Hocke von der Medizinischen Klinik mit Schwerpunkt Infektiologie und Pneumologie der Charité hat das Forschungsteam herausgefunden, dass SARS-CoV-2 nur sehr wenige Epithelzellen, die die Oberfläche der Lungenbläschen auskleiden, infiziert und damit auch nur einen sehr geringen, direkten Gewebeschaden verursacht. Das stellt einen entscheidenden Unterschied etwa zu MERS-Coronaviren oder Influenzaviren dar. Gleichzeitig konnten die Wissenschaftler*innen belegen, dass der für SARS-CoV-2 notwendige ACE2-Rezeptor, der den Viren als Einstiegspforte dient, in nur sehr wenigen Alveolarepithelzellen nachweisbar ist. Das ergaben umfangreiche Analysen mittels spektraler Mikroskopie.
„Wir konnten die direkte Abhängigkeit von SARS-CoV-2 zu seinem Rezeptor in menschlichen Lungen sowie in Lungenorganoiden – das sind Modelle menschlicher Lungenbläschen, die wir aus Stammzellen des Lungengewebes gewonnen haben – zeigen und damit andere, alternative Rezeptoren ausschließen“, erklärt die Erstautorin der Studie Dr. Katja Hönzke von der Medizinischen Klinik mit Schwerpunkt Infektiologie und Pneumologie. Gelangen große Virusmengen aus dem oberen Atemweg in die Lungenbläschen, so vermehren sich diese demnach nicht in hohem Maß in den ansässigen Epithelzellen der Lunge, wie das bei anderen schweren Virusinfektionen oft der Fall ist, sondern werden direkt von den Fresszellen aufgenommen.
Fresszellen nehmen die Viren auf
„Wir haben mit detaillierten bioinformatischen Analysen sowie anhand von Autopsiegewebe von an COVID-19 verstorbenen Personen gesehen, dass sich die Fresszellen durch die Aufnahme der Coronaviren verändern“, sagt der zweite Erstautor der Studie, Dr. Benedikt Obermayer-Wasserscheid vom BIH. Die Fresszellen geben Entzündungsbotenstoffe ab und können zum Teil sehr starke Entzündungskaskaden anstoßen. Ebenso beobachteten die Forscher*innen, dass sich das Virus in den Fresszellen des Immunsystems nicht vermehrt.
Prof. Hocke ordnet die Ergebnisse ein: „Unsere Studie deutet darauf hin, dass schwere Lungenschäden bei COVID-19 eher auf eine durch Makrophagen ausgelöste Immunaktivierung zurückzuführen ist als auf eine direkte Zerstörung der Lungenbläschen durch das Virus. Damit trägt sie wesentlich zum Verständnis der Entstehung von COVID-19 in der Frühphase einer möglichen Lungenentzündung bei und zeigt, warum SARS-CoV-2, im Gegensatz zu MERS-Coronaviren, in der Mehrzahl der Fälle einen eher moderaten Verlauf aufweist.“ Die Wissenschaftler*innen gehen davon aus, dass die lokalen Immunmechanismen im Atemgewebe die SARS-CoV-2-Viren in den allermeisten Fällen effizient beseitigen und die Entzündungsreaktion begrenzen. Geschieht das nicht, was möglicherweise durch individuelle Risikofaktoren beeinflusst wird, können in seltenen Fällen schwere und tödliche Verläufe die Folge sein.
Lungenmodelle als Alternative zu Tierversuchen
Prof. Hocke führt weiterhin aus: „Unsere eingesetzten Lungenmodelle zeigen in hervorragender Weise, wie Alternativen zu Tiermodellen, die auf menschlichen Zellen basieren, insbesondere bei der Erforschung zoonotischer Erkrankungen eingesetzt werden können. Das ist uns in enger Zusammenarbeit mit Charité 3R, unserer Einrichtung zur Entwicklung von Alternativen zu Tierversuchen, gelungen.“
Die Wissenschaftler*innen wollen nun patientenindividuelle Organoidmodelle untersuchen, um herauszufinden, wie allgemeine Risikofaktoren wie Alter, Geschlecht, Begleiterkrankungen und anderen Medikationen die Aktivierung der Entzündungsantwort beeinflussen. Mit diesen Kenntnissen ließen sich mögliche Therapieansätze identifizieren, die auf das Immunsystem abzielen.
Über die Studie
Gefördert wurde die Arbeit durch die Deutsche Forschungsgemeinschaft (DFG) im Sonderforschungsbereich „Angeborene Immunität der Lunge“ (SFB-TR84), der Einstein Stiftung Berlin (Einstein-Zentrum 3R) sowie im Rahmen des Verbundprojektes „Organspezifische Stratifikation bei COVID-19“ (Organo-Strat) durch das Bundesministerium für Bildung und Forschung (BMBF). Das Verbundprojekt ist Teil des Netzwerks Universitätsmedizin (NUM), das von der Charité initiiert wurde und koordiniert wird. Das NUM vereint die Kräfte der 36 Universitätsklinika in Deutschland.
Hönzke K, Obermayer B, Mache C, et al. Human lungs show limited permissiveness for SARS-CoV-2 due to scarce ACE2 levels but virus-induced expansion of inflammatory macrophages. Eur Respir J 2022; in press (https://doi.org/10.1183/13993003.02725-2021)
Links:
Medizinische Klinik mit Schwerpunkt Infektiologie und Pneumologie
Charité 3R – Replace | Reduce | Refine
Die Core Facility Bioinformatik am BIH
Quelle: PM des BIH vom 28. 06. 2022








